Spis treści
Łuszczyca: podstawy i dlaczego warto działać szybko
Łuszczyca to przewlekła, zapalna choroba skóry o podłożu immunologicznym, która objawia się m.in. zaczerwienionymi ogniskami i srebrzystą łuską. Choroba przebiega falowo — okresy zaostrzeń przeplatają się z remisjami — dlatego wczesna diagnoza i konsekwentne leczenie łuszczycy znacząco poprawiają komfort życia. Nieleczone zmiany mogą się powiększać, swędzieć, pękać i krwawić, a także wpływać na samoocenę i relacje społeczne.
Współpraca z doświadczonym dermatologiem jest kluczowa, ponieważ terapia powinna być dobrana do typu choroby, lokalizacji zmian oraz nasilenia objawów. Dzięki nowoczesnym opcjom — od preparatów miejscowych, przez fototerapię, po terapie biologiczne — można skutecznie kontrolować objawy i redukować ryzyko nawrotów.
Objawy łuszczycy: jak rozpoznać i co powinno niepokoić
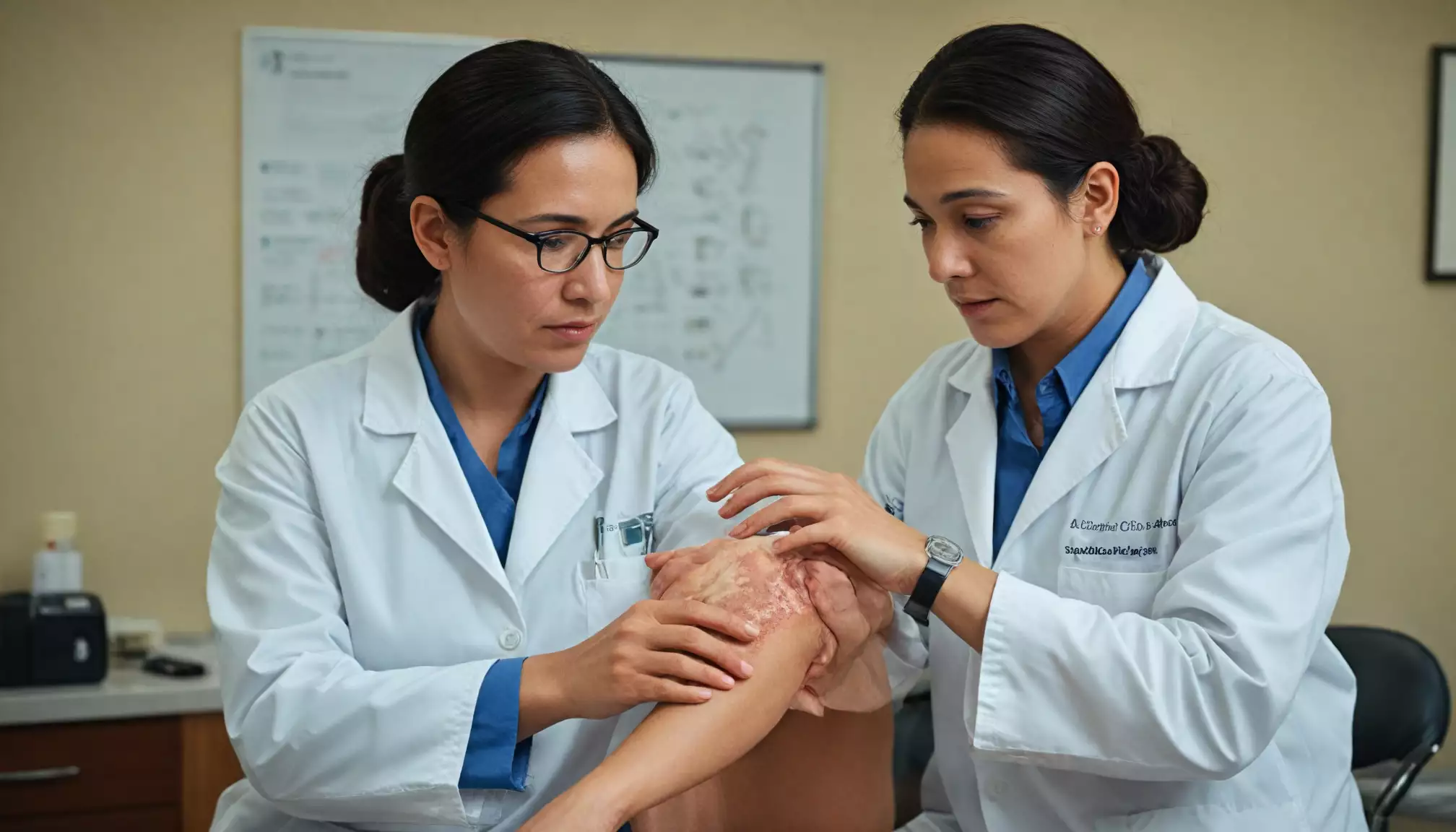
Najczęstsze objawy łuszczycy to dobrze odgraniczone, czerwone płaty skóry pokryte srebrzystą łuską, zwykle zlokalizowane na łokciach, kolanach, okolicy krzyżowej oraz na owłosionej skórze głowy. Występuje świąd, pieczenie, a przy zdrapywaniu łuski może pojawić się punktowe krwawienie. Zmiany mogą pękać i boleć, szczególnie w okolicach zgięć i na dłoniach lub stopach.
Łuszczyca przybiera różne postaci: plackowata (najczęstsza), łuszczyca kropelkowa, odwrócona (w zgięciach), krostkowa oraz zmiany na paznokciach (naparstkowanie, onycholiza). U części chorych rozwija się łuszczycowe zapalenie stawów (ŁZS), objawiające się bólem i sztywnością stawów. Jeśli zauważasz takie symptomy, jak nawracające ogniska z łuską, świąd lub zmiany paznokci, skontaktuj się z dermatologiem.
Przyczyny i czynniki ryzyka: genetyka, układ odpornościowy, styl życia
Łuszczyca ma charakter autoimmunologiczny i współwystępuje z predyspozycją genetyczną. Dochodzi do przyspieszonego namnażania komórek naskórka, co skutkuje powstawaniem łuski i przewlekłym stanem zapalnym skóry. Choroba nie jest zaraźliwa, lecz wymaga długofalowego podejścia i stałej kontroli.
Zaostrzenia mogą wywoływać infekcje (zwłaszcza paciorkowcowe), urazy skóry (objaw Koebnera), przewlekły stres, niektóre leki, palenie tytoniu, alkohol oraz otyłość. Dbałość o zdrową dietę, sen i redukcję stresu wspiera leczenie łuszczycy i pomaga wydłużać okresy remisji.
Współpraca z dermatologiem: diagnostyka, plan terapii, wizyty kontrolne
Prawidłowa diagnostyka opiera się na badaniu klinicznym, a w razie wątpliwości na biopsji skóry. Dermatolog ocenia rozległość i aktywność choroby, często posługując się wskaźnikami takimi jak PASI czy DLQI. Na tej podstawie dobiera spersonalizowany plan leczenia, uwzględniając typ zmian, ich lokalizację oraz preferencje pacjenta.
Skuteczna współpraca z dermatologiem oznacza regularne wizyty kontrolne, monitorowanie skuteczności i bezpieczeństwa terapii oraz modyfikację schematów leczenia w razie potrzeby. Dzięki temu możliwe jest osiągnięcie długotrwałej kontroli objawów i poprawy jakości życia, także przy bardziej wymagających postaciach, jak łuszczyca skóry głowy czy paznokci.
Nowoczesne leczenie łuszczycy: miejscowe, ogólne i fototerapia
Podstawą terapii łagodnych postaci są leki miejscowe: kortykosteroidy miejscowe, analogi witaminy D3, inhibitory kalcyneuryny w wrażliwych okolicach, kwas salicylowy oraz cygnolina. Terapie te często łączy się z intensywną pielęgnacją emolientami, które odbudowują barierę hydrolipidową i ograniczają świąd.
W umiarkowanych i rozległych postaciach stosuje się fototerapię (NB-UVB 311 nm, PUVA), która zmniejsza stan zapalny i liczbę rzutów choroby. To metoda skuteczna i dobrze przebadana, wymagająca jednak regularnych sesji pod kontrolą lekarza.
Gdy zmiany są nasilone lub oporne, włącza się leczenie ogólne: metotreksat, cyklosporynę, acytretynę czy apremilast. O doborze i dawkowaniu decyduje dermatolog, biorąc pod uwagę profil bezpieczeństwa, choroby współistniejące i plan rozrodu.
Terapie biologiczne i leki systemowe: kiedy po nie sięgnąć
Terapie biologiczne celują w kluczowe mediatory zapalne (TNF-α, IL-12/23, IL-17, IL-23), zapewniając wysoką skuteczność u pacjentów z umiarkowaną i ciężką łuszczycą lub z ŁZS. Do tej grupy należą m.in. adalimumab, ustekinumab, sekukinumab, iksekizumab, guselkumab, risankizumab czy bimekizumab.
Przed włączeniem leczenia biologicznego konieczny jest przegląd bezpieczeństwa (m.in. badania laboratoryjne, wykluczenie aktywnych zakażeń). Regularne kontrole pozwalają utrzymać remisję i szybko reagować na ewentualne działania niepożądane, zachowując optymalną relację skuteczności do bezpieczeństwa.
Pielęgnacja skóry, dieta i nawyki: jak wspierać leczenie
Codzienna pielęgnacja skóry to filar terapii: emolienty stosowane 1–2 razy dziennie, łagodne środki myjące bez SLS i alkoholu, krótkie, letnie kąpiele oraz unikanie drażniących kosmetyków. W miejscach narażonych na tarcie wybieraj miękkie, przewiewne tkaniny i delikatne osuszanie skóry.
Warto wprowadzić zasady zdrowego stylu życia: ograniczenie alkoholu, rzucenie palenia, aktywność fizyczną i zbilansowaną dietę. Wspierająco działają jadłospisy bogate w warzywa, błonnik, zdrowe tłuszcze (omega-3) i ubogokaloryczne u osób z nadwagą, co może zmniejszyć nasilenie stanu zapalnego i poprawić odpowiedź na leczenie łuszczycy.
Łuszczyca a zdrowie psychiczne i jakość życia
Przewlekły przebieg choroby i widoczne zmiany skórne mogą obniżać nastrój i samoocenę. Włączenie wsparcia psychologicznego, technik redukcji stresu oraz rozmowa z lekarzem o wpływie choroby na codzienność są tak samo ważne, jak właściwie dobrane leki.
Otwarte podejście do choroby, edukacja i kontakt z grupami wsparcia pomagają budować sprawczość i lepiej radzić sobie z nawrotami. Holistyczne podejście — skóra, ciało i emocje — przynosi najlepsze efekty terapeutyczne.
Kiedy zgłosić się do specjalisty i jak przygotować wizytę
Umów konsultację, jeśli zauważasz nowe lub szybko nasilające się ogniska, świąd, pękanie skóry, zajęcie paznokci lub objawy stawowe. Szybka ocena dermatologiczna pozwala podjąć właściwe kroki terapeutyczne i ograniczyć ryzyko powikłań, w tym dolegliwości bólowych.
Na wizytę przygotuj listę dotychczasowych leków i kosmetyków, zdjęcia zmian z różnych etapów, informacje o chorobach współistniejących oraz o lekach przyjmowanych przewlekle. Dzięki temu dermatolog łatwiej zaproponuje indywidualny, skuteczny plan terapii.
Gdzie szukać pomocy: konsultacje dermatologiczne
Wybór sprawdzonej placówki ułatwia dostęp do pełnego spektrum terapii — od leczenia miejscowego, przez fototerapię, po terapie biologiczne — oraz doświadczonego zespołu. Sprawdź terminy i umów wizytę, aby rozpocząć spersonalizowane leczenie łuszczycy pod opieką specjalistów.
Skontaktuj się poprzez stronę https://lykkedermatologia.pl/, aby uzyskać profesjonalną konsultację, plan terapii i wsparcie w pielęgnacji skóry. Wczesna diagnoza i stała współpraca z dermatologiem to najlepsza droga do kontroli objawów i długiej remisji.





